内科
MEDICAL
一般内科
GENERAL INTERNAL MEDICINE

どのような症状をみるか
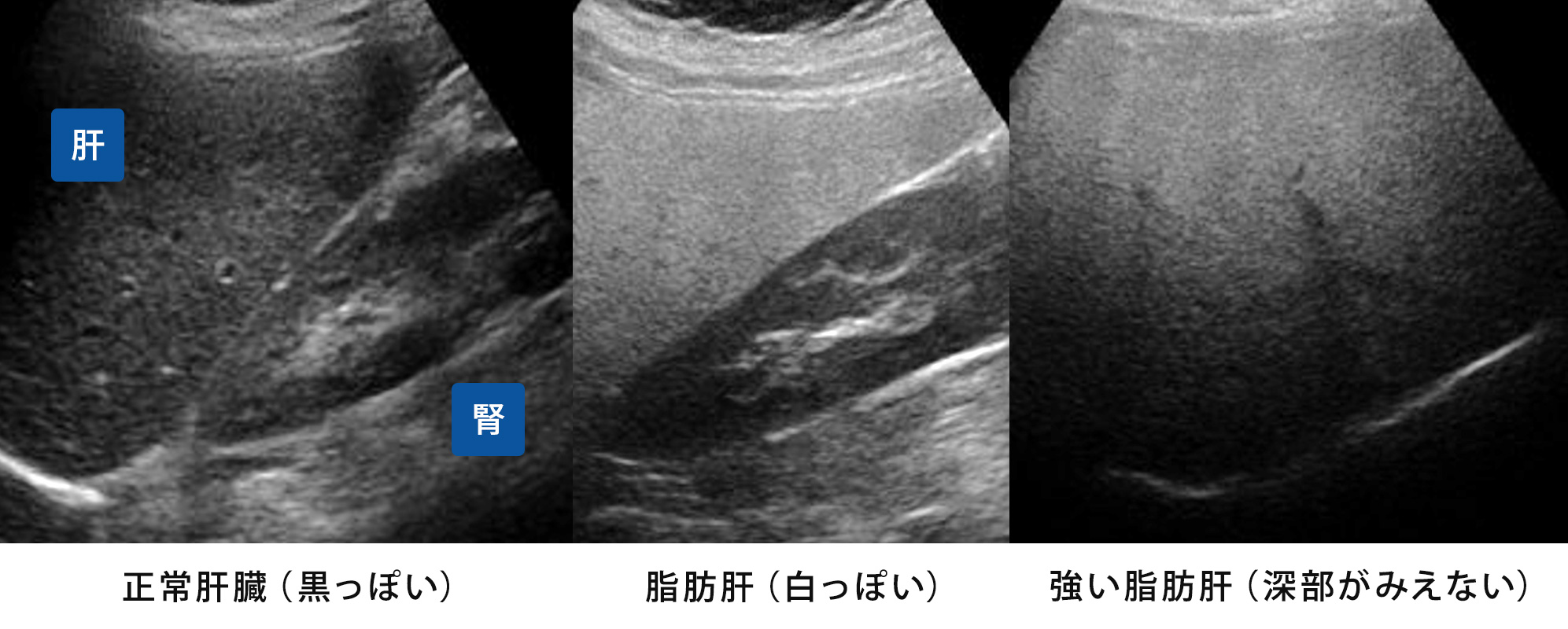
発熱、のどの痛み、咳、鼻水、だるさ、頭痛、めまい、動悸、息切れ、腹痛、吐き気、下痢、便秘、胸やけ、むくみ、血圧異常、健診異常(血糖・脂質・肝機能など)に対応します。
どのような疾患をみるか
かぜ症候群、インフルエンザ、COVID-19、胃腸炎などの急性疾患、高血圧症・糖尿病・脂質異常症・高尿酸血症などの生活習慣病、慢性腎不全、喘息、逆流性食道炎、便秘症、肝機能異常、貧血、甲状腺疾患、めまい症、片頭痛 などを診療します。
必要に応じて検査を行い、専門的な検査・治療が必要な場合は適切な医療機関をご紹介します。
治療の基本は、食事療法と運動療法です。ガイドラインでも、食事療法は1型・2型糖尿病の血糖管理に推奨され、2型糖尿病では有酸素運動や筋力トレーニング(レジスタンス運動)が推奨されています。これらで目標に届かない場合は、病状に応じて内服薬や注射薬(必要時はインスリン)を組み合わせます。著しい高血糖などでは、初期から薬物療法を開始することもあります。
血糖コントロール目標(成人・妊娠例を除く)の基本はHbA1c 7.0%未満ですが、低血糖なく安全に達成できる場合は6.0%未満、治療強化が難しい場合は8.0%未満を目安にするなど、無理のない目標設定を大切にします。
★糖尿病の方の死因は悪性腫瘍が約40%と第1位で肝臓癌、膵癌が、肺癌と並んで上位に入っています。糖尿病の方では、脂肪肝炎から肝硬変を経て肝癌が発生する危険があり、肝機能異常や脂肪肝を放置しないことが大切です。また糖尿病は膵がんのリスク因子のひとつとされています。急に糖尿病が発症したり、これまで安定していた血糖が急に悪化したりした場合、膵癌が隠れている可能性があり、特に体重減少、食欲低下、黄疸、背部痛等がある方は早めにご相談ください。
高血圧の診断の目安は、これまでどおり診察室血圧 140/90mmHg以上です。いっぽうで治療では、よりよい予防のために診察室血圧 130/80mmHg未満(家庭血圧は125/75mmHg未満)を基本目標として管理していく考え方が示されています。ただし、年齢、体力、合併症、副作用の出やすさなどをみながら、無理のない範囲で個別に調整します。
当院では、診察室の血圧だけでなく、家庭血圧(朝・晩)の記録を重視して診療します。日本高血圧学会でも家庭血圧測定を推奨しており、上腕式血圧計での測定、朝・晩の測定、複数回測って平均をみることが勧められています。
★特に、早朝の家庭血圧は循環器疾患の発症リスクと強い関連があり、日本高血圧学会も2025年より「早朝高血圧徹底制圧宣言」を発表し、社会全体での早朝高血圧の予防と改善に向けた新たな取り組みを開始しています。
診断の目安としては、LDLコレステロール140mg/dL以上、HDLコレステロール40mg/dL未満、中性脂肪150mg/dL以上(空腹時)または175mg/dL以上(随時)、non-HDLコレステロール(トータルコレステロール値-HDLコレステロール値)170mg/dL以上などがあります。
当院では、まず生活習慣(食事、運動、体重管理、禁煙、節酒)の見直しを大切にし、必要に応じてお薬(主にスタチンなど)を用いて治療を行います。既往症がある方では、病気の種類や合併症に応じて、より厳格な脂質管理目標を設定することがあります。下図は、日本動脈硬化学会ガイドラインをもとに、代表的な目標値を分かりやすくまとめたものです。
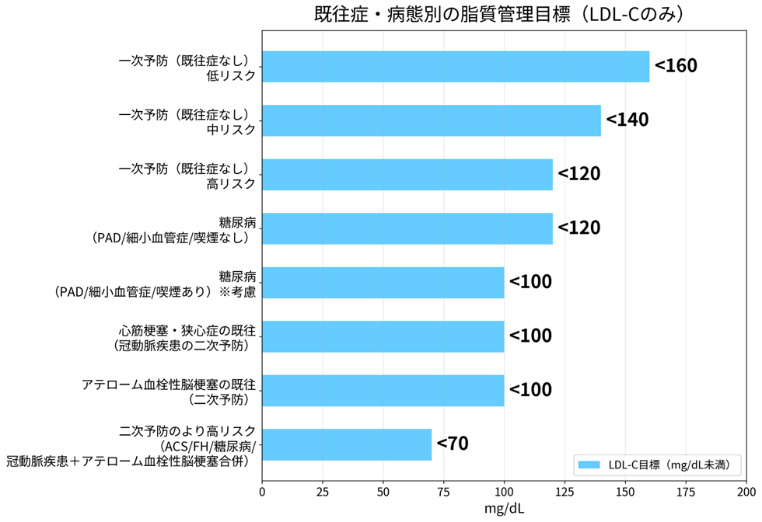
- 低リスク:
- 比較的若年で、喫煙がなく、血圧・脂質・糖代謝のリスク因子が少ない方。
- 中リスク:
- 年齢やや高く、喫煙、血圧高め、脂質異常、境界型糖尿病など
- 高リスク:
- 糖尿病・慢性腎不全・末梢動脈疾患がある場合
ACS=急性冠症候群(Acute Coronary Syndrome)、FH=家族性高コレステロール血症(Familial Hypercholesterolemia)。
二次予防の「より高リスク」の例:ACS、FH、糖尿病、冠動脈疾患+アテローム血栓性脳梗塞(明らかなアテロームを伴うその他の脳梗塞を含む)の合併。
尿検査(尿蛋白・尿アルブミン)と血液検査(クレアチニン・eGFR)を基本に、必要に応じて腎エコーやCTにて原因検索を行い、経過を確認します。
治療の中心は、血圧管理・糖尿病管理・減塩・体重管理・禁煙などの生活習慣の改善と、必要に応じた薬物療法です。CKDの進行予防のために包括的な治療戦略が示され、減塩(食塩として1日5g未満相当)や、タンパク尿・アルブミン尿を伴うCKDでのACE阻害薬/ARB、適応のある方でのSGLT2阻害薬などが重要とされています。
日本腎臓学会でも、かかりつけ医向けの実践的な「CKD診療ガイド2024」が刊行されており、早期発見・透析予防・心血管病予防につながるポイントが整理されています。当院では最新のガイドラインを踏まえ、必要時は腎臓専門医と連携しながら診療を行います。むくみ、尿の泡立ち、血圧高値、糖尿病・高血圧のある方は、お気軽にご相談ください。

ここ1~2年の動向としては、インフルエンザと新型コロナは、季節や時期によって流行の波を繰り返す状況が続いています。マイコプラズマ感染症や百日咳は、流行が目立つ時期があり、長引く咳の原因として注意が必要です。溶連菌感染症は学童期を中心にみられ、家庭や学校などで広がることがあります。このため、症状だけで判断せず、流行状況もふまえて診療することが大切です。
治療は原因に応じて行います。インフルエンザや新型コロナでは、発症時期や重症化リスクをふまえて治療薬の適応を判断し、マイコプラズマ、百日咳 、溶連菌は診断がつけば抗菌薬治療が有効です。
★当院では東邦大学医療センター佐倉病院と連携体制を構築し、連携病院感染防止対策カンファレンス等に参加し、地域の感染対策について情報共有を行っています。
当院では、まず血算(ヘモグロビン、MCV などの赤血球指数)を確認し、必要に応じてフェリチン(貯蔵鉄)、血清鉄などを組み合わせて評価します。鉄欠乏性貧血の診断では、貧血の有無だけでなく、体内の鉄の状態をあわせて確認することが重要です。
また、貧血は「鉄不足」だけが原因とは限りません。鉄欠乏性貧血とよく鑑別が必要なのが、慢性疾患に伴う貧血(慢性炎症に伴う貧血)です。関節リウマチ、炎症性腸疾患、慢性感染症、心不全、慢性腎不全、がんなどに伴ってみられることがあり、見た目の検査所見が鉄欠乏性貧血と似る場合があります。さらに、ビタミンB12欠乏や葉酸欠乏による大球性貧血などもあり、赤血球指数(MCV)や追加検査をもとに原因を見分けていきます。
鉄欠乏性貧血が疑われる場合には、「なぜ鉄が不足したのか」を調べることが大切です。原因としては、月経(過多月経を含む)による出血のほか、男性や閉経後女性では消化管出血(胃・大腸の病気など)を確認する必要があります。当院では、必要に応じて便潜血検査や内視鏡検査、婦人科受診のご案内を行います。治療は、まず内服の鉄剤を投与します。治療後も再発予防のため、必要に応じて血液検査で経過を確認します。
症状や首のはれ・痛みの有無を確認したうえで、まず血液検査によりTSH(甲状腺刺激ホルモン)、FT4、FT3(甲状腺ホルモン)を測定し、必要に応じて自己抗体(TRAb、TPOAb、TgAb)や炎症反応(CRP など)を追加して、原因を見分けます。たとえば、バセドウ病では甲状腺中毒症状に加えてTSH低値、FT4/FT3高値、TRAb陽性が診断の手がかりとなります。橋本病はTSH高値、FT4/FT3低値、TPOAb、TgAb等が陽性となる、原発性甲状腺機能低下症の代表的な疾患です。
また、甲状腺のしこり(結節)や腫れがある場合には、超音波検査やCTで大きさや性状を評価し、必要に応じ専門施設へ紹介します。
甲状腺の病気は、早めに診断することで症状の改善や合併症予防につながることが多い分野です。健診で甲状腺の異常を指摘された方、動悸やだるさ、首の違和感・腫れが気になる方は、お気軽にご相談ください。
消化器内科
GASTROENTEROLOGY

消化器内科でよくみる症状
腹痛・胃痛、胸やけ、吐き気、食欲不振、胃もたれ、腹部の張り、便秘・下痢、血便・、体重減少、貧血、黄疸(皮膚や白目が黄色い)、健診での異常(肝機能異常など)。

消化器内科で扱う主な疾患
脂肪肝、ウイルス性肝炎、胆石症、膵炎、膵のう胞、逆流性食道炎、胃炎・胃潰瘍、ピロリ菌感染、感染性腸炎、過敏性腸症候群、便秘症、憩室炎、炎症性腸疾患(潰瘍性大腸炎・クローン病)、大腸ポリープ/大腸がん(疑いを含む)、など。
※なお当院では内視鏡検査を実施していないため、精密検査が必要な場合は連携医療機関へ速やかにご紹介します。
- 無症状:
- 原則として経過観察(予防的手術は通常行いません)。
- 痛み(胆石発作)を繰り返す:
- 腹腔鏡下胆嚢摘出術を検討します。
- 発熱・黄疸・強い腹痛が続く:
- 急性胆嚢炎/胆管炎などの可能性があり、早急な受診が必要です。
- 10mm以上:
- 胆のう摘出術を推奨(または専門施設へ紹介)。
- 6–9mm:
- 危険因子があれば手術を検討/なければ6か月→1年→2年のエコーで経過観察が目安。
- 5mm以下:
- 危険因子がなければ原則フォロー不要。
- 危険因子の例:
- 60歳以上、原発性硬化性胆管炎(PSC)、広基性(くびれが少ない)、胆嚢壁肥厚(4mm超)、経過で増大など。

- 診断:
- 血液検査(膵酵素など)+腹部エコー/CTで評価します。
- 治療:
- 輸液・鎮痛などの内科的治療が基本です。
- 胆石性:
- 胆管炎を伴う場合は早期内視鏡治療が必要になります。
- 生活:
- 禁酒・禁煙、栄養評価(体重減少や脂肪便の有無)を行います。
- 治療:
- 症状に応じて鎮痛、膵消化酵素補充、糖尿病管理を行います。
- 合併症:
- 膵石や膵管狭窄などは内視鏡/外科治療を含め専門施設と連携します。
- 検査:
- CT/MRI、血液検査(IgG4など)を行います。
- 治療:
- ステロイド治療が有効なことが多く、再燃に注意し経過をみていきます。

- ・問診
- 飲酒量、体重変化、既往歴、内服薬
- ・血液検査
- AST(GOT)、ALT(GPT)、γ-GTP、血小板、血糖、脂質など
- ・腹部エコー検査
- ・線維化評価:
- FIB-4 index(採血)、エラストグラフィ(US)など
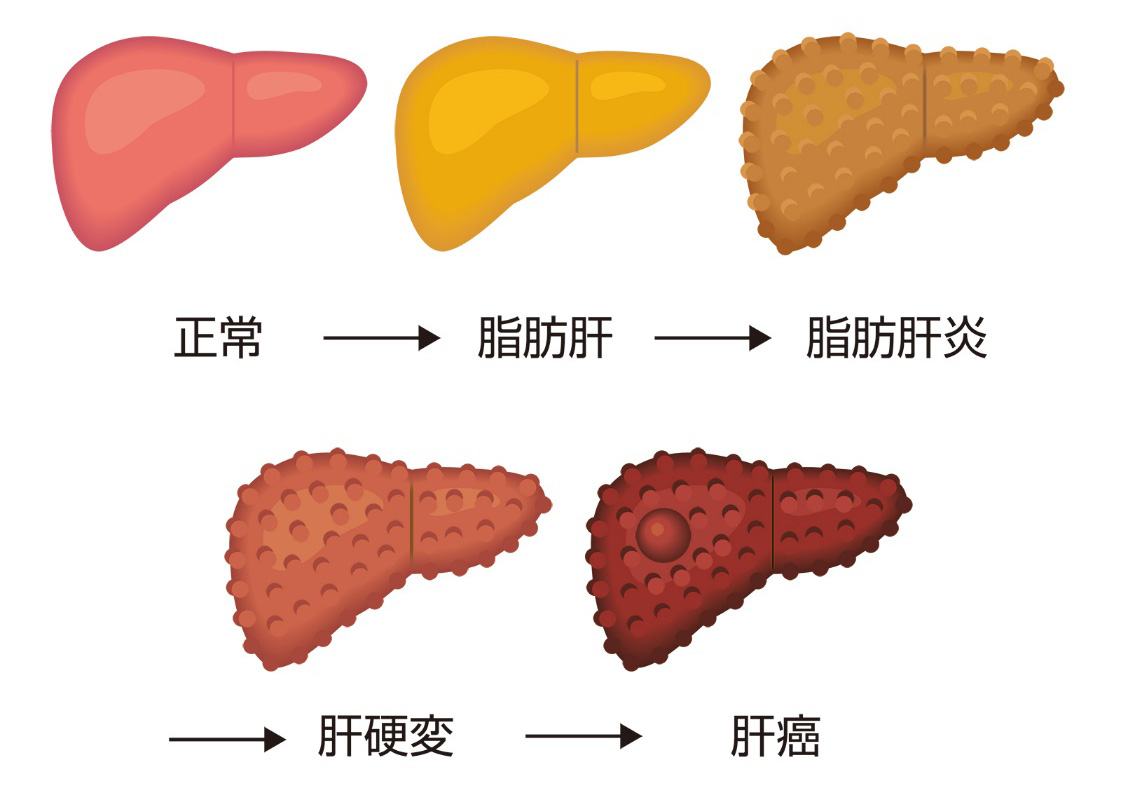
★健康診断などでよく測定されるALT(GPT)の真の正常値は30以内と言われています。ALTが30を超える場合には、脂肪肝を含む肝疾患の可能性を考え、かかりつけ医で原因検索を行い、必要に応じて専門医につなげるよう肝臓学会より提唱されています(2023年奈良宣言)
体重の5%減少で脂肪肝の改善、7〜10%減少で炎症や線維化の改善を目指します。甘い飲料、間食、揚げ物、夜食を控え、主食の量を調整し、たんぱく質と野菜をしっかり摂ることが大切です。
【運動療法】週150分以上の有酸素運動(速歩など)と、週2回程度の筋力トレーニング(腕立て伏せ、スクワットなど)が推奨されます。実際は高齢の方も多く、有酸素運動と筋力トレーニングを無理のない負荷で組み合わせて,長期的に実施することが重要です。体重が大きく減らなくても、肝臓の脂肪が減ることがあります。
【薬物療法】合併症に対する治療として,糖尿病治療薬,抗肥満薬,脂質代謝改善薬、降圧剤(ARB/ACE阻害剤)が肝臓の採血所見,画像所見,組織所見の改善につながるとする報告が複数発表されています。
近年GIP/GLP-1受容体作動薬チルゼパチド(マンジャロ®)による治療で脂肪肝炎の改善が10mg群、15mg群でそれぞれ56%、62%(vsプラセボ群10%)、肝線維化の改善も51%,51%(vsプラセボ群30%)と有意に高率と報告されており2型糖尿病合併の脂肪肝炎に有用と思われます。
- 脂肪肝は放置しても大丈夫?
- ALTが30以上の場合は、肝臓内で炎症が持続している可能性があります。また血小板数が低下している方は線維化を伴って発癌のリスクが高い可能性があります。自覚症状がなくても進行するので、このような方は特に注意が必要です。
- 痩せているのに脂肪肝と言われましたが?
- ご飯やめん類など糖質中心の食生活や菓子類などをよく食べる習慣のある人は、たとえ総エネルギー摂取量が過剰でなくても脂肪肝をひき起こすため、注意が必要です。食事は、おにぎりやめん類などの単品摂取、ご飯とめん類の組み合わせなど糖質の重複摂取、菓子類の習慣的な摂取などを避けましょう。BMIが25以下の肥満のない方では体重の3~5%の減量と、低めの目標でも良いとされています。
- 脂肪肝は治りますか?
- 多くの場合、減量や薬物治療により長期的に炎症や線維化が改善し、元の状態に戻ることが期待できます。
- 具体的にどんな食事が良いですか?
- 海外で脂肪肝に推奨される地中海食はオリーブオイル,ナッツ,全粒穀物,魚介類果物,野菜などの食品を含むバランスの取れた食事です。伝統的な日本食は地中海食に類似しており,日本食の摂取状況が高いほど肝線維化のリスクが低いことが報告されてい ます。青魚に多く含まれるDHAやEPAなどのn-3系多価不飽和脂肪酸は、脂肪肝を改善する作用があり、週2-3回程度はさば、さんま、いわしなどの青魚を摂取しましょう。
- かるい飲酒はどうでしょうか?
- 脂肪肝で中等量以上の飲酒者(エタノール量:男性30~60g/日,女性20~50g/日)は代謝機能障害アルコール関連肝疾患に分類されます。これらの方は、ただの脂肪肝を上回る健康被害を生じることが明らかとなっています。例えば350mlビール1缶エタノール約15gとすると、毎日2缶以上飲む方は要注意です。
- ビタミンEが良いと聞いたことがありますが?
- 有用とされていたビタミンE製剤は、線維化の改善する可能性はあるものの、長期的に出血性脳卒中などの合併症のリスクもあり、推奨できないと結論づけられています。
膵嚢胞の中でも、臨床で最もよく問題になるのがIPMN(膵管内乳頭粘液性腫瘍)です。その名の通り、膵管内に発生する、乳頭状(カリフラワーのような形)の、粘液を産生する腫瘍です。膵嚢胞の多くをIPMNが占め、「よくある膵嚢胞」として日常診療で遭遇しやすい疾患です。
IPMNは大きく、分枝(ぶんし)型、主膵管(しゅすいかん)型にわかれ、分枝型は主膵管とつながる5 mm超の嚢胞、主膵管型は他の閉塞原因がない主膵管5 mm超の拡張とされています。
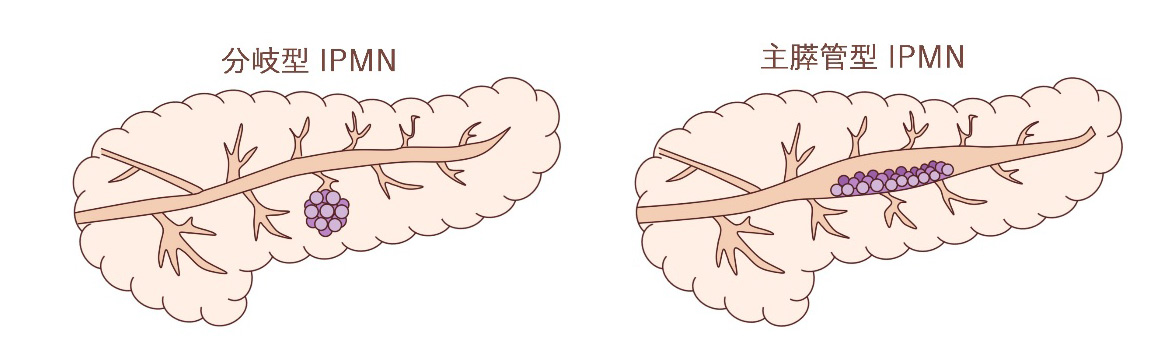
経過観察するなかで、「おとなしい分枝型IPMN」の癌への変化は、5年で約1-3%、10年で2-6%、15年で7-15%と示されており、多くは非常にゆっくり進行するものです。
診断では、「高リスク所見」と「警戒所見」の有無をみます(表1)
HRSは強く悪性を疑い手術を検討すべき所見で、WF(警戒所見)は精密検査、あるいは慎重な経過観察を行う必要がある所見です。
表1. 高リスク所見と警戒所見(京都ガイドライン2024)
- 膵頭部嚢胞に伴う閉塞性黄疸
- 造影される結節 5 mm以上 / 充実成分
- 主膵管径 10 mm以上
- 細胞診で悪性疑い/陽性(実施時)
- 急性膵炎の既往
- CA19-9高値、新規糖尿病/糖尿病悪化
- 嚢胞径 30 mm以上
- 小さな結節(5 mm未満)や壁肥厚/造影
- 主膵管 5-10 mm未満
- 増大速度の上昇(例 2.5 mm/年以上)
- いつまで経過観察しますか?
- 小さく(<20 mm)、5年安定、警戒所見なし、かつ手術適応が乏しい/余命を考慮する場合は中止を検討できます。ただし、若い方や家族歴・遺伝リスクがある方では、長期フォロー継続が妥当なことがあります。 また、経過観察するなかで注意しなければならないのは、「おとなしい分枝型IPMN」が癌へ変化しないかどうかを見ていくだけではありません。膵嚢胞・IPMNはいわゆる「たちの悪い通常型膵癌」のリスクファクターと言われ、嚢胞とは別の部位に通常型膵癌が発生する危険が、嚢胞の大きさにかかわらず年率0.5%~1%あるといわれています。ガイドラインではこの点が十分考慮されておらず、日本ではより慎重に経過観察をすべきとする意見もあります。
呼吸器内科
RESPIRATORY MEDICINE

どのような症状を見るか
- 咳が止まらない、続いている
- 咳で目が覚めることがある
- 痰が絡む
- 息が切れる
- ゼイゼイすることがある
- 風邪をひきやすい、治りにくい
- レントゲンで異常を指摘された
- タバコを吸っていた/吸っているので肺の病気が心配
どのような疾患を見るか
一般的な風邪やインフルエンザなどの感染症、気管支炎、肺炎、気管支喘息・咳喘息、肺気腫・慢性閉塞性肺疾患(COPD)、結核・非結核性抗酸菌症、間質性肺炎、肺癌などを専門に診療します。レントゲンに限らずCTや呼吸機能検査などを行い、専門的な検査・治療が必要な場合は適切な医療機関をご紹介します。

肺MAC症を含めた非結核性抗酸菌症はヒトからヒトへの感染は起こしませんので、結核とは異なり直ちに治療が必要になる方は限定的です。しかし適切な治療開始のタイミングを逃さないよう、定期的な経過観察が必要です。
初期は症状がないものの、病気が進行すると慢性的な炎症で肺が傷つき、空気の通り道の気管支や酸素を取り込む肺胞が壊れることで、効率よく酸素をからだに取り込むことができなくなり、咳や息苦しさを生じるようになります。診断にはレントゲン、CT、そして肺の機能を調べる呼吸機能検査などが必要です。
この間質性肺炎を治すことは困難ですが、今後の進行を抑える抗線維化薬、副腎皮質ステロイド薬などが治療の選択肢となります。また間質性肺炎では肺がんの発生率が高いことも知られており、定期的な経過観察が推奨されます。
ご予約
診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 9:00-12:00※受付は11:45まで | ● | - | ● | ● | ● | ● | - |
| 14:00-18:00※受付は17:30まで | ● | - | ● | ● | ● | - | - |

